Por María Luisa Santillán, Ciencia UNAM-DGDC
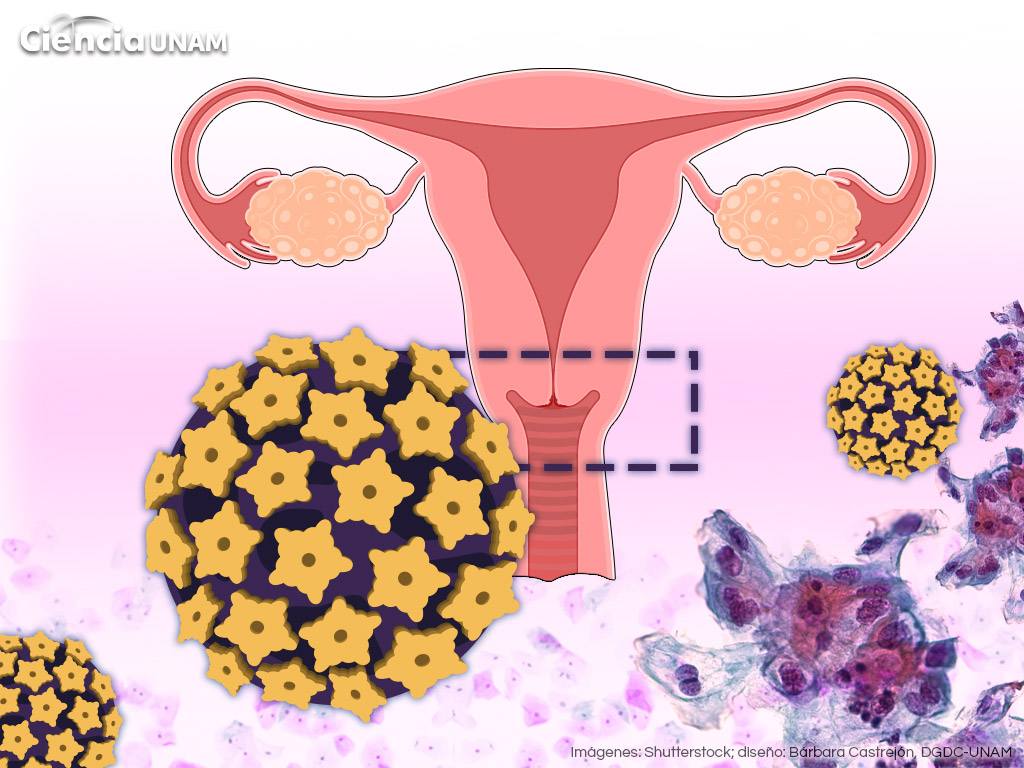
El segundo cáncer con mayor prevalencia en las mujeres mexicanas es el cérvico uterino. De acuerdo con Globocan, plataforma web desarrollada por la International Agency of Research on Cancer (IARC), en México, durante 2020, hubo 9 439 nuevos casos y más de 4 300 muertes por este tipo de neoplasia.
Cuando nuestras células tienen un desarrollo anormal y se reproducen descontroladamente, invaden nuestros tejidos sanos y originan lo que conocemos como cáncer. Cuando éste se localiza en el cuello uterino se conoce como cáncer cérvico uterino. Según un estudio realizado con pacientes del IMSS el costo promedio de tratar una paciente con este tipo de neoplasia es de alrededor de 5114 dólares, es decir, más de 100 mil pesos.
A inicios del siglo XX, en nuestro país, el número de mujeres con cáncer cérvico uterino era de alrededor de 20 mil casos cada año, pero en esos momentos gracias a los estudios de Papanicolaou y colposcopia que se realizaron, la mitad de ellos aproximadamente pudieron detectarse en su etapa in situ, es decir, que eran curables al 100%, y la otra mitad era invasor, o sea, estaba en etapas más avanzadas.
El doctor Gilberto Nicolás Solorza Luna, cirujano oncólogo del Instituto Nacional de Cancerología, explica que en la actualidad se ha visto un repunte de cáncer invasor, lo cual podría estar relacionado con el uso de la vacuna contra el papiloma humano, pues se piensa que con vacunarse no podrá contraerse el virus, pero –dijo– ésta elimina sólo unos cuantos serotipos, no todos.
Además, se ha minimizado el hecho de continuar con la detección, lo cual ha provocado que en la actualidad haya más mujeres jóvenes, en la segunda década de su vida, con cáncer cérvico uterino en etapas más avanzadas, lo cual anteriormente era más visibles en aquellas que tenían más de 40 años.
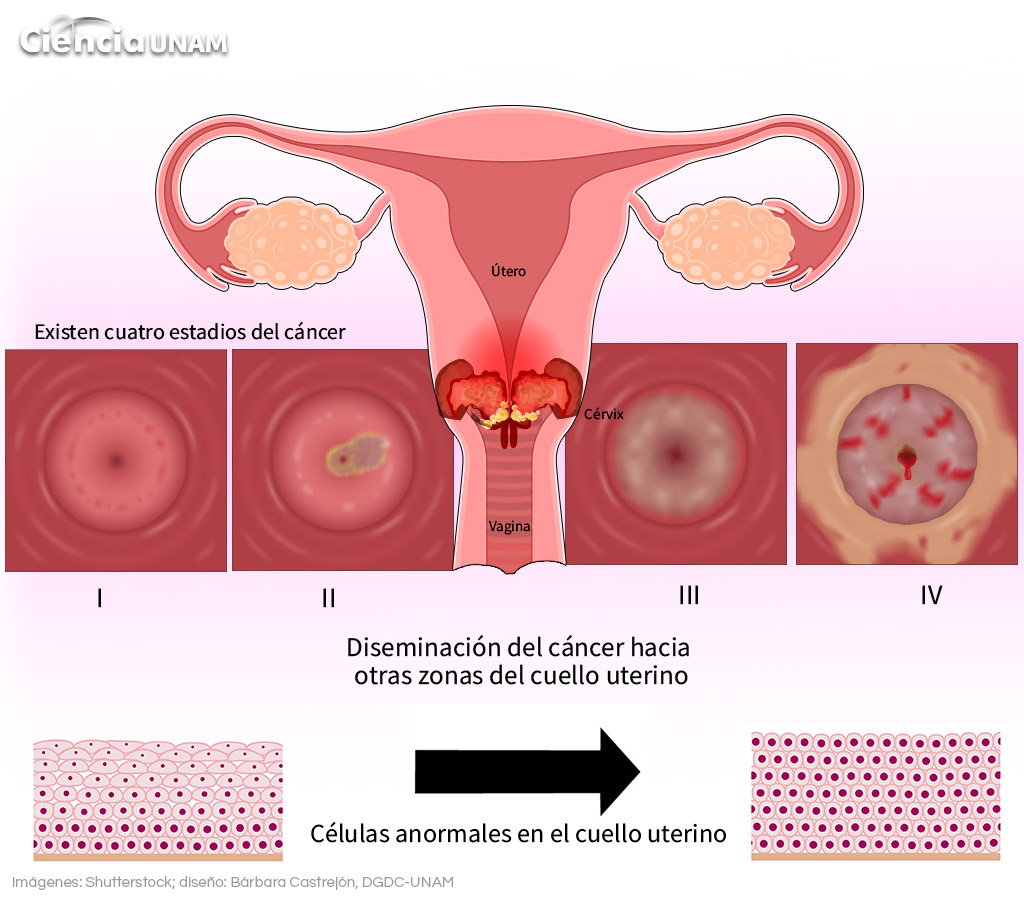
- Existen cuatro estadios del cáncer (I, II, III, IV). Un cáncer in situ, aquel que se localiza en el sitio donde se originó, se cura en 95% de los casos. Conforme va avanzando la diseminación de éste hacia otras zonas del cuello uterino su pronóstico de curación va disminuyendo. El tratamiento depende de la etapa en la que fue detectado, si es durante las primeras puede ser solamente quirúrgico, pero si es en las más avanzadas se utiliza una combinación de cirugía con quimioterapia o radioterapia.
VPH como factor de riesgo
El principal factor de riesgo para el cáncer cérvico uterino es la infección por Virus del Papiloma Humano. Otros más son el inicio de la vida sexual a temprana edad, no usar preservativos, las infecciones de transmisión sexual, el tabaquismo, un sistema inmunitario débil o comprometido, tener muchas parejas sexuales y el uso prolongado de anticonceptivos orales.
El doctor Solorza Luna, quien también es parte del grupo de posgrado en Cirugía Oncológica de la UNAM, explica que aunque se considera que la infección por virus del papiloma humano es la causa más importante de cáncer cérvico uterino, factores como las infecciones también contribuyen en su aparición.
“Van coexistiendo tanto la presencia del virus como otras infecciones que se pueden estar dando, por hongos, por bacterias; el virus no penetra simple y sencillamente por estar en contacto, debe existir una laceración microscópica para que entre a la membrana basal del epitelio y de ahí se empiece a reproducir; esas laceraciones generalmente se desarrollan por infecciones que pueden pasar desapercibidas.”
- El médico alemán Harald zur Hausen fue quien descubrió la asociación entre el Virus del Papiloma Humano y el desarrollo de cáncer cérvico uterino. Por este hallazgo recibió el Premio Nobel de Medicina en 2008.
Aunque cualquier mujer con factores de riesgo puede padecer cáncer cérvico uterino, se considera que ésta es una enfermedad que afecta mayormente a países en vías de desarrollo, donde hay una falta de acceso a los servicios de salud.
Diagnóstico oportuno
Hace casi un siglo fue inventado lo que hoy conocemos como la técnica del Papanicolaou, a través de la cual es posible la detección de células anormales en el cuello uterino. A pesar de eso, este tipo de cáncer sigue siendo uno de los más comunes en mujeres de todo el mundo.
Algunas problemáticas vinculadas con el Papanicolaou es que muy pocas mujeres se lo realizan por razones como la vergüenza, el miedo o incluso por la incomodidad, y otra es que en nuestro país existe un bajo número de especialistas capaces de interpretar los resultados.
“Se pueden hacer miles de estudios, pero sino se interpretan más que uno de cada mil estamos en la completa derrota contra eso; precisamente el Papanicolaou sirve para detectar lesiones que están empezando, que se llaman actualmente, con la clasificación de Bethesda, como lesiones de bajo grado, 70% de ellas regresan a la normalidad sin ningún tratamiento, y las lesiones de alto grado se tienen que estar revisando para ver si disminuyen, aumentan o persisten, y serían susceptibles de tratamiento, en ese momento todavía son curables alrededor del 100%”, explica el doctor Solorza Luna.
Agrega que en México el problema se observa desde la formación de recursos humanos, pues sólo existen dos escuelas de citología, una de ellas ubicada en el Hospital General de México y otra en el Instituto Nacional de Cancerología, de las cuales egresan alrededor de 24 expertos cada año, número que es muy bajo para la cantidad tan alta de citologías que deben revisarse anualmente, además de que –dijo– “todavía adolecemos en algunos lugares de que no haya quien interprete un Papanicolaou bien”.
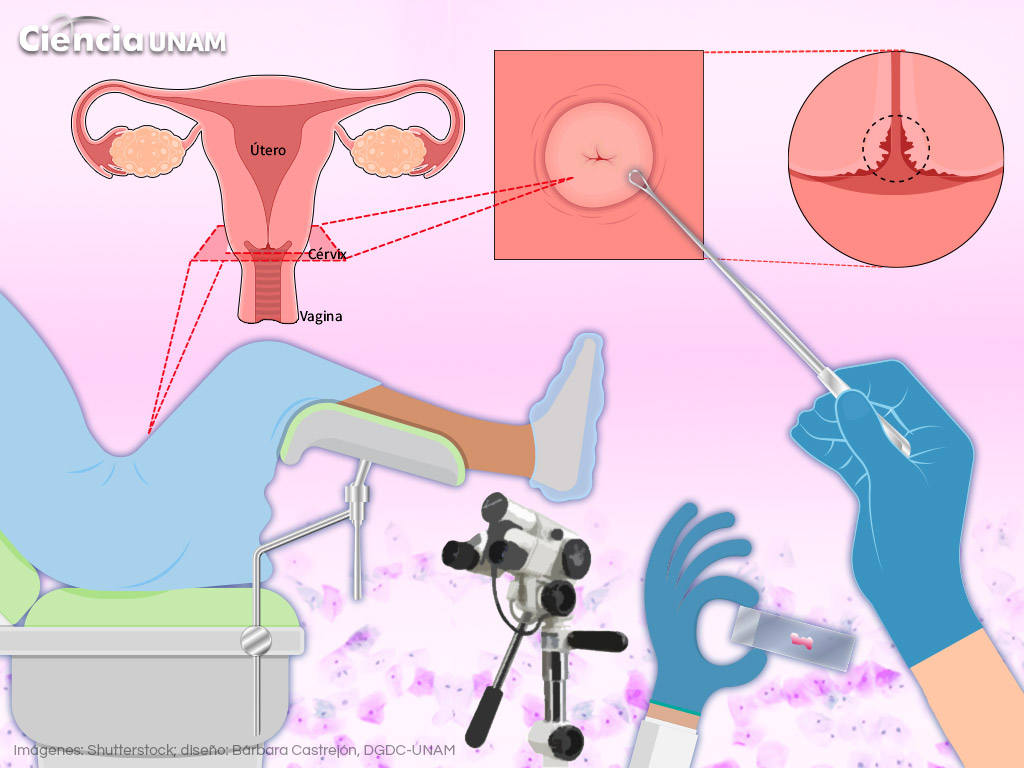
Un estudio más que sirve para confirmar un diagnóstico de cáncer cérvico uterino es la colposcopia. El doctor Solorza Luna explica que en el Incan realizaron un estudio de citologías tomadas con un colposcopio, en el cual observaron una exactitud de diagnóstico del 100%. Frente a esto, la colposcopia sirve como una manera de buscar diagnósticos más precisos en todos los casos que se analicen.
Sin embargo, una de las problemáticas que se viven, de acuerdo con un diagnóstico de cáncer cérvico uterino del Instituto Nacional de Salud Pública en México, es que “sólo la mitad de las mujeres que tienen resultados positivos al tamizaje (es decir con alto riesgo de cáncer) acuden a colposcopia para confirmar su diagnóstico y tratamiento. La pérdida de seguimiento de las citas de colposcopia es una de las principales fallas del programa”.
El doctor Solorza Luna remarca que es necesario que las mujeres se realicen un Papanicolaou cada año una vez que inicien su vida sexual, como una manera de prevenir el cáncer cérvico uterino, además de que deben acudir con un especialista que pueda interpretar los resultados de forma adecuada.
- Herpes Zóster. El doloroso despertar del virus de la varicela - marzo 20, 2026
- Capibara ¿Qué tanto sabes del roedor más grande del mundo? - marzo 16, 2026
- Investigan potencial del CBD contra la insuficiencia cardíaca - marzo 16, 2026