La varicela es una de las enfermedades más comunes durante la infancia. Sin embargo, haberla superado durante los primeros años de vida no significa que el virus causante haya desaparecido del organismo. El virus de la varicela-zóster puede quedar “dormido” —en estado latente— en ciertas estructuras del sistema nervioso conocidas como ganglios nerviosos, que se localizan a lo largo de la médula espinal y en la base del cerebro.
Estos ganglios son pequeños “nodos” del sistema nervioso formados por neuronas, cuya función principal es recibir y transmitir información sensorial proveniente del cuerpo —como el tacto, la temperatura y el dolor—, además de actuar como estaciones intermedias entre la periferia (piel, músculos y órganos) y el sistema nervioso central, integrado por la médula espinal y el cerebro.
Debido a que las neuronas son células muy longevas y con escasa capacidad de renovación, se convierten en un refugio ideal para el virus. Mientras el sistema inmunológico se mantiene fuerte, puede vigilarlo y evitar su activación durante años o incluso décadas, refiere José Luis Alfredo Mora Guevara, secretario académico de la Facultad de Estudios Superiores Zaragoza (FES) UNAM.
Reactivación del virus
En ocasiones, el virus de la varicela-zóster puede reactivarse de manera repentina y dar lugar a otra enfermedad distinta y generalmente más molesta, que suele aparecer en la edad adulta: el herpes zóster.
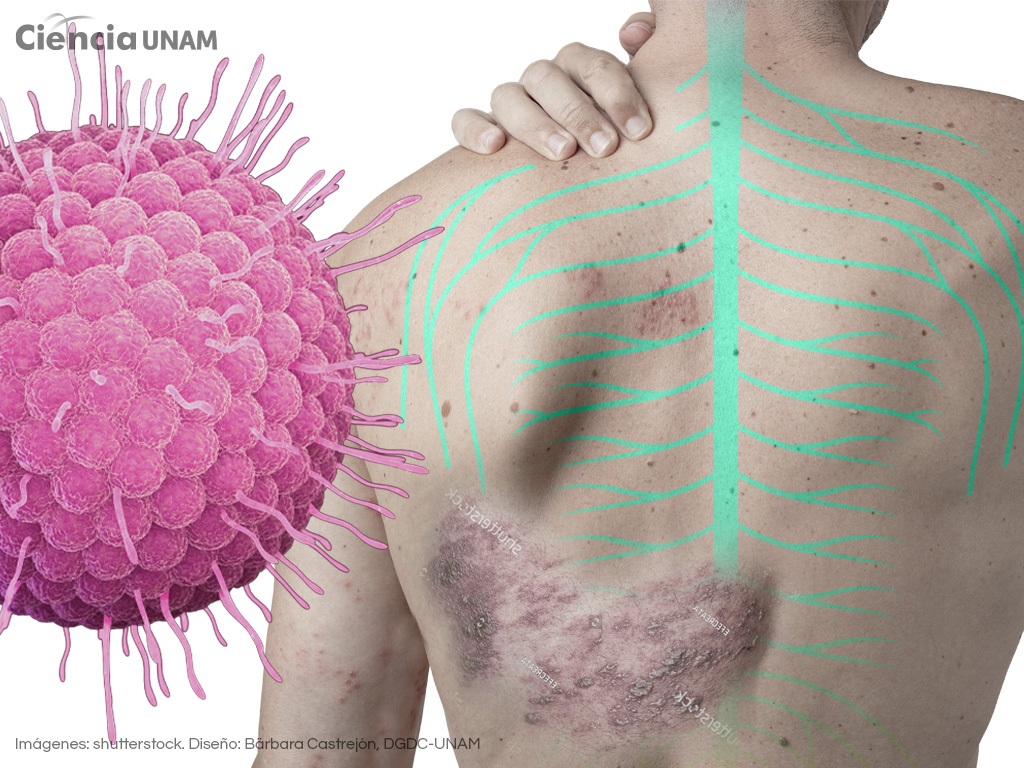
Desde hace más de un siglo, los médicos notaron que las lesiones del herpes zóster no aparecen al azar en la piel, sino que siguen trayectos muy precisos y casi siempre afectan un solo lado del cuerpo. Estas zonas corresponden a dermatomas, es decir, regiones de la piel conectadas con un nervio sensorial específico. Este patrón llevó a sospechar que el origen del problema no estaba en la piel, sino en el sistema nervioso.
Con el tiempo, estudios anatómicos y, más recientemente, técnicas de biología molecular confirmaron esta hipótesis. Los investigadores encontraron material genético del virus de la varicela-zóster dentro de las neuronas de los ganglios nerviosos, tanto en personas con herpes zóster activo como en individuos que habían tenido varicela años atrás y no presentaban síntomas. Esto demostró que tras la infección inicial el virus no desaparece del organismo, sino que permanece en estado latente dentro de estas estructuras.
Cuando las defensas del organismo se debilitan, el virus puede reactivarse en un ganglio nervioso, desplazarse a lo largo de un nervio y provocar inflamación y daño neuronal. Este proceso altera la transmisión normal de las señales hacia el cerebro y amplifica la percepción del dolor, de modo que estímulos leves —o incluso la ausencia de estímulo— pueden percibirse como ardor, punzadas o descargas eléctricas.
Lo anterior explica por qué las lesiones y el dolor del herpes zóster son intensos, localizados y casi siempre aparecen en un solo lado del cuerpo. Aunque aún se desconoce la razón exacta por la que el virus se reactiva en algunas personas y en otras no, se estima que en México ocurren alrededor de 220 000 casos nuevos de herpes zóster cada año, principalmente entre personas mayores de 50 años, señala el especialista.
La mayoría de los casos se asocia con un debilitamiento del sistema inmunológico, que reduce la capacidad del organismo para protegerse frente a infecciones. La disminución de las defensas puede deberse a la presencia de enfermedades como cáncer o VIH, a ciertos tratamientos inmunodepresores, al proceso natural de envejecimiento o a situaciones de estrés físico y emocional que afectan el funcionamiento del sistema inmune.
El herpes zóster solo puede desarrollarse en personas que hayan tenido varicela, ya que no se trata de una nueva infección, sino de la reactivación del mismo virus que permanecía “dormido” en su sistema nervioso desde años —e incluso décadas— atrás, precisa el doctor Mora.
Erupción dolorosa
El zóster empieza normalmente con un dolor “quemante”, picazón u hormigueo en un área limitada del cuerpo, con mayor frecuencia en el torso, aunque también puede aparecer en la cara o incluso comprometer el ojo. Esta fase inicial, conocida como fase prodrómica, puede durar varios días y a menudo se confunde con otros padecimientos, ya que el dolor aparece antes de que se manifiesten las lesiones visibles en la piel.
Poco después, en la zona afectada surge una erupción rojiza sobre la cual aparecen pequeñas ampollas llenas de líquido. Estas lesiones siguen el trayecto del nervio afectado y casi siempre respetan la línea media del cuerpo, por lo que se presentan únicamente en un lado. Con el paso de los días, las ampollas se rompen, forman costras y finalmente cicatrizan en un periodo de dos a cuatro semanas.
Cuando la erupción aparece en un ojo o en la punta de la nariz, se trata de una forma grave de herpes zóster y es muy importante acudir al médico de inmediato. En estos casos, el virus puede afectar un nervio que lleva la sensibilidad del rostro al cerebro y que también está conectado con el ojo. Por esta vía, la infección puede alcanzar directamente el globo ocular y provocar complicaciones serias:
- Inflamación de la córnea (queratitis), que puede dejar cicatrices permanentes y afectar la visión.
- Uveítis o glaucoma, es decir, inflamación de las estructuras internas del ojo o aumento de la presión intraocular.
- Pérdida de la visión, que en casos graves o sin tratamiento oportuno puede ser parcial o incluso irreversible.
Por ello, la atención médica temprana es fundamental para reducir el riesgo de estas complicaciones y preservar la salud visual.
Durante esta etapa, el dolor puede ser intenso y persistente. En algunas personas se describe como una sensación de ardor profundo, mientras que en otras se manifiesta como punzadas agudas o descargas eléctricas intermitentes. Incluso estímulos leves, como el roce de la ropa o el contacto con la piel, pueden resultar extremadamente molestos.
En la mayoría de los casos, el dolor desaparece conforme sana la piel. Sin embargo, en una proporción significativa de pacientes —sobre todo en adultos mayores— el daño al nervio persiste y se desarrolla la neuralgia posherpética, un dolor crónico que puede durar meses o incluso años. En casos graves, la afectación de los nervios faciales puede ocasionar parálisis facial, asegura el especialista.
Prevención y tratamiento
Cuando el herpes zóster se detecta de manera temprana, el tratamiento con medicamentos antivirales puede reducir la duración del brote, la intensidad del dolor y el riesgo de complicaciones, como la neuralgia posherpética. Por ello, acudir al médico ante los primeros síntomas es fundamental.
La medida más eficaz de prevención es la vacunación —enfatiza el doctor Mora Guevara—, especialmente en personas mayores de 50 años y en quienes presentan factores que debilitan el sistema inmunológico, por ejemplo, personas con cáncer, VIH o enfermedades autoinmunes; pacientes que reciben tratamientos inmunosupresores; individuos con enfermedades crónicas, como diabetes mal controlada; así como quienes atraviesan periodos prolongados de estrés físico o emocional.
Las vacunas disponibles han demostrado una alta eficacia tanto para prevenir la enfermedad como para disminuir la probabilidad de desarrollar dolor crónico, asegura el doctor Mora.
Zostavax
Es la vacuna más antigua. Contiene virus vivos atenuados y su efecto protector disminuye con el tiempo, por lo que hoy se utiliza cada vez menos.
Shingrix
Es del tipo recombinante y actualmente la más recomendada. Tiene una eficacia cercana al 90 % para prevenir el herpes zóster y la neuralgia posherpética. Se aplica en dos dosis, incluso en personas que ya tuvieron la enfermedad o que previamente recibieron Zostavax.
Diagnóstico
Suele ser clínico, es decir, se basa principalmente en la evaluación médica de los síntomas y en la apariencia característica de las lesiones.
El cuadro típico comienza con dolor, ardor, hormigueo o sensibilidad aumentada en una zona específica del cuerpo. Días después aparece una erupción formada por pequeñas vesículas agrupadas sobre una base enrojecida, que siguen el trayecto de un dermatoma y casi siempre afectan un solo lado del cuerpo. Esta distribución unilateral y bien delimitada es una de las claves diagnósticas más importantes.
En la mayoría de los casos no se requieren estudios de laboratorio. Sin embargo, cuando la presentación es atípica —por ejemplo, en personas inmunocomprometidas o cuando no hay lesiones visibles— pueden utilizarse pruebas como la reacción en cadena de la polimerasa (PCR) para detectar material genético del virus en muestras de líquido de las vesículas, sangre o líquido cefalorraquídeo.
El diagnóstico temprano es fundamental, ya que el tratamiento antiviral es más efectivo cuando se inicia dentro de las primeras 72 horas tras la aparición de las lesiones.
- Colombia apuesta por mejorar diagnóstico de salud mental - mayo 4, 2026
- El legado del modernista hondureño Pablo Zelaya - mayo 4, 2026
- La educación financiera, clave para salud financiera - mayo 4, 2026